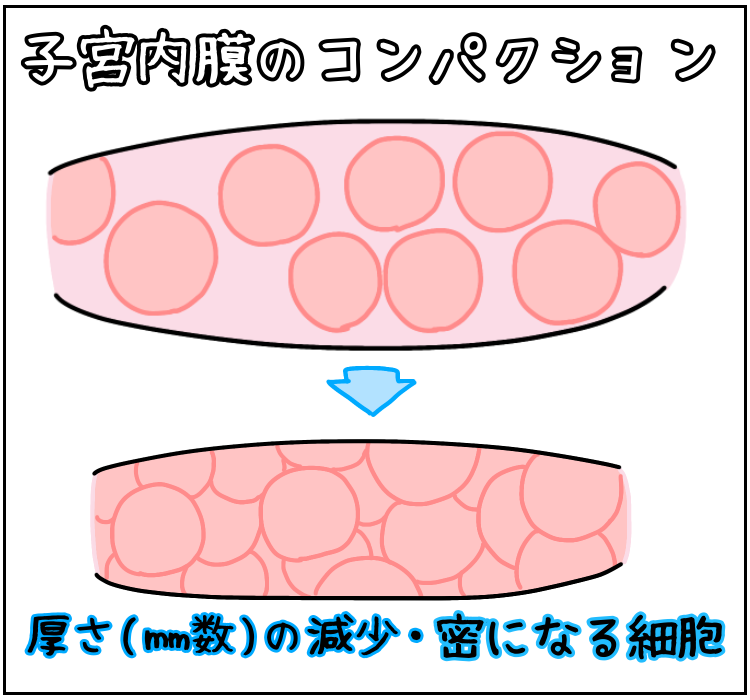
子宮内膜のコンパクションとは?
体外受精で胚移植(子宮に受精卵を戻すこと)をする際に、
黄体ホルモンの薬の使用前と使用後で、
子宮内膜の厚さ(㎜数)が減少することを言います。
“子宮内膜のコンパクション“は、
ただ、子宮内膜が薄くなってしまうわけではありません。
“子宮内膜のコンパクション“は、
子宮内膜の細胞が密にギュッと凝縮する事です。
㎜数自体は減少しますが、細胞が減少しているわけではありません。
つまりは、
“子宮内膜のコンパクション“は良い事であり、
むしろ、“子宮内膜のコンパクション“が起こった方が、
妊娠率が良いと報告されています。
ですから、胚移植前の数日間、
黄体ホルモンの薬を使って、
子宮内膜の㎜数が減少しても心配しなくて良い、という事ですね。
おそらく、この“子宮内膜のコンパクション“は、
子宮内膜が受精卵を受け入れやすくする(着床しやすくする)為に、
起こる現象と考えられています。
㎜数がどれくらい減少すればいい?
子宮内膜の厚さ(㎜数)は、
黄体ホルモンの使用前から、
使用後を比較して、
15%あるいは、20%以上の減少があると良いと言われています。
<子宮内膜のコンパクションの確認>
基本的に、凍結胚移植のホルモン補充周期では、
E2製剤(プロギノーバ、エストラーナテープなど)を14日間使い、
一度ここで子宮内膜をエコーで測ります。
次に、黄体ホルモン(デュファストン、ルトラール、ルテウム、ウトロゲスタン、プロゲステロンデポーなど)を5日間使用し、
またここで子宮内膜を測ります。
そして、胚盤胞を子宮に戻し(移植し)ます。
<例>
黄体ホルモンを使う前にエコーで調べた子宮内膜が10㎜だとしたら、
黄体ホルモンを使い終わり、
5日後に子宮内膜の厚さをエコーで8㎜だと良いですね。
<関連記事>黄体ホルモンと凍結胚移植の妊娠率
黄体ホルモンの量と妊娠率について、
凍結胚移植のホルモン補充周期で黄体ホルモンをどう使うのが1番妊娠率が高いのか、
最も流産を防ぐ黄体ホルモンの使い方はどれか
詳しくはこちら↓
子宮内膜のコンパクションに関する論文・報告
【コンパクションに関する研究】
プロゲステロンの投与 6 日目までの間に子宮内膜の厚さは減少するという結果が得られている
外因性にエストロゲンとプロゲステロンを投与し子宮内膜の調整が行われている ( 文献 25)。約 1/3 の女性がエストロゲンが有意な相から移植までの期間、
さらにプロゲステロンの投与 6 日目までの間に子宮内膜の厚さは減少するという結果が得られている。これは子宮内膜のコンパクションを反映したものである。
また 2/3 の女性においては子宮内膜の厚さは同等かまたそれ以上のレベルに至るという結果も得られている。
【子宮内膜にコンパクションをみたものは継続妊娠率は上昇するという結果も得られている】
プロゲステロンの投与後10%ほど子宮内膜が薄くなりコンパクションをみたものが継続妊娠率は高く52 %、
一方、子宮内膜が厚くなったり、
また変化をみなかった例においては継続妊娠率は 24%に留まった という結果が得られている。
子宮内膜のコンパクションの欠如はプロゲステロンに対する抵抗性を反映したものである可能性もある ( 文献 6)。
<関連記事> プロゲステロンの抵抗性とは
*プロゲステロンの抵抗性とは?・・・
黄体ホルモンの分泌はあるが、子宮内膜が黄体ホルモン受容(キャッチ)する事ができず、
黄体機能不全の原因になると言われています。
詳しくはこちら↓
また子宮内膜における Bcl-6 や SIRT-1 の過剰反応 ( 文献 27)、プロ ゲステロンレセプターの遺伝子の多型性(文献28)またプロゲステロンレセプターのエピジェネティック スが関わる修飾(文献29)などによって説明することができるのではないかとも考えられている。
【子宮内膜の変化はエストロゲンとプロゲステロンの比が重要な因子と考えられている】
子宮内膜の変化はエストロゲンとプロゲステロンの比が重要な因子と考えられている。
非生理的なエス トロゲンレベルになった場合、新鮮胚移植において着床率や妊娠率は低下すると報告されている。これはプロゲステロンに対するエストロゲンの上昇を反映したのではないかと思われる。
子宮内膜のコンパクション、着床能、着床ウインドウに関する論文・報告
凍結融解胚移植、子宮内膜、着床期ウインドウ、分子マーカー、超音波所見、子宮内膜コンパクション
子宮内膜の受容能とその対応法に関しては現在においても主要な研究テーマとなっている。
遺伝子が関 わるバイオマーカーをマイクロアレイを用いて測定する方法が受容能を特定する方法として報告されている。超音波診断によって得られる画像が着床と継続妊娠の可能性を予測する上で重要であるとも報告 されている。子宮内膜の受容能にどのような変化が起こるのかを画像診断や AI を用いて調べられるよ うになるのではないかと考えられている。
正倍数性の胚を移植しても 40 ~ 55%は生児出産に至らないという状況を打開するためにはいろいろな方法について適切な検討が必要である。
Frozen embryo transfer: evidence-based markers for successful endometrial preparation Robert F. Casper
Fertil Steril. 2020 Feb;113(2):248-251
【文献番号】r01800(着床、着床障害、子宮内膜、サイトカイン、遺伝子、内分泌環境、薬物療法)
【PGT-A を試み正倍数性の胚盤胞を移植したとしても継続妊娠率は最大 50%ほどに留まる】
PGT-A を試み正倍数性の胚盤胞を移植したとしても継続妊娠率は最大 50%ほどに留まることから子宮 内膜受容能は胚の着床や妊娠の転帰を決定するためには染色体の正常性と同様に重要であると思われ る。
今回系統的レビューを行い子宮内膜の受容能の生理に関する最近の知識に焦点を当て凍結融解胚移植において子宮内膜の調整を行うために子宮内膜のバイオプシーを伴う侵襲的な評価法と超音波検査による非侵襲的な検査法があるが、両者の有用性に焦点を当て比較検討した。
【染色体のスクリーニングも試みられているが、妊娠率は 60%程度に留まり染色体異常以外の因子の重要性が指摘されている】
健児を出産するためには染色体が正常で、またその他の胚の状態も正常である場合には受容能のある子 宮内膜において着床する必要がある。
数年前までは妊孕性の研究の大きな焦点は胚の質の向上を目指し 健全な胚を特定することに焦点が当てられていた。
しかし、最近、総合的な染色体のスクリーニングの新たな技術が開発されているが正倍数性の胚を移植した場合の継続妊娠率は最大45%、
提供卵子を用いた場合における妊娠率はやや上昇し 60%にも至るとする報告もある ( 文献 3)。このような結果は染色体 異常以外の因子が妊娠の不成立に関わっており、その割合は40~55%にも上るものと考えられている。
【胚が着床できる着床期ウィンドウは妊娠成立の重要な要件と考えられている】
子宮内膜において胚が着床できる着床期ウィンドウは妊娠成立の重要な要件と考えられている(文献4)。
今日まで着床期ウィンドウのタイミング、期間および分子学的な背景などに関してはあまりよくわかっ ていないが、その期間は 2 ~ 4 日間継続し
黄体期中期には着床期ウィンドウは閉鎖すると報告されている ( 文献 5)。子宮内膜の受容能に関わるいくつかのマーカーが報告されている。
反復着床障害や不妊に伴って着床期ウィンドウが欠如したり、また異常を呈するのではないかと考えられている。
また着床期 ウィンドウの変化が自然流産や子癇前症にも関わっているのではないかと思われる。一部の症例では着床が障害された結果、子宮外妊娠を引き起こすことになるのではないかとも考えられている(文献6)。
【一部の患者では着床期ウインドウがシフトし個別的な胚移植が必要とする研究結果も報告されている】
一部の患者においては着床期ウインドウのタイミングがシフトしそのために個別的な胚移植が必要とす る研究結果も報告されている。
子宮内膜の生検を行い子宮内膜の形態と生化学的な受容能のマーカーを 調べ、さらに遺伝子の発現の状態を調べることの意義についても報告されている。
不妊に関わる問題がみられる例においては子宮内膜の着床期ウインドウのタイミングが亢進や遅延しているよりも、実際には着床期ウィンドウが存在していないものもあるのではないかとも考えられている。
【エストロゲンとプロゲステロンの投与法は多様であるが妊娠の転帰には等しく有効である】
今回、着床期ウインドウが実際に存在しているか否かを決定するためにどのような方法が有用であるか ということに関してレビューを試みた。
着床を促すためにエストロゲンとプロゲステロンのレベルを調 整する方法が試みられているが、その方法は多様であるが、妊娠の転帰には等しく有効であると報告さ れている ( 文献 8)。
卵胞期において子宮内膜は増殖し典型的な三層構造を呈し十分な厚さを得ることが できる(文献9)。
【子宮内膜腺や血管の増殖はプロゲステロンの影響のもとに継続し管腔にはグリコーゲンが分泌される】
分泌相への移行は排卵後 2 ~ 3 日で終了するが子宮内膜腺や血管の増殖はプロゲステロンの影響のもと に継続する。
その結果、子宮内膜腺と血管はコイル状になる(文献10)。また腺腔にはグリコーゲンが分 泌される。このような変化に伴って T 細胞、マクロファージおよびリンパ様の結節の増殖が持続する ( 文献 11)。これらの影響のすべてがハイパーエコーイックな一様のパターンを生み出し子宮内膜の密度 の上昇をもたらすことになる(文献9)。
【至適な臨床的妊娠率および継続妊娠率を得るためには新鮮胚移植では 8mm 以上、凍結融解胚移植においては 7mm 以上と報告されている】
エストロゲンが有意な子宮内膜の厚さは極めて重要な所見である。
Liu らは IVF の際に至適な臨床的妊娠率および継続妊娠率を得るためにはエストロゲンが有意な増殖期の最後の時点において子宮内膜の厚さは 8mm 以上であるということを 24,000 周期超の新鮮胚移植の結果をもとに明らかにしている。
また凍結融解胚移植においては20,000周期以上の分析から至適子宮内膜の厚さは7mm以上であるとも報告して いる ( 文献 12)。
新鮮胚移植においては 8mm 未満において、また凍結融解胚移植においては 7mm 未満に おいて子宮内膜の厚さがそれぞれ 1mm 減少することによって妊娠率は有意に低下すると報告されている。
このような結果は多くのその他の論文にも掲載されている。
【プロゲステロンが子宮内膜のエストロゲンレセプターの低下をもたらすことが受容能を高める上で必要である】
従ってエストロゲンの投与法に関わらず子宮内膜の厚さが 8mm 以上で三層構造を有している場合には 至適着床能が得られると考えられている。
一方、子宮内膜の受容能に関するプロゲステロンの意義に関 しては必ずしも意見の一致が認められていない。
プロゲステロンが有意な黄体期において子宮内膜の受容能に関しては必ずしも一致した見解は得られていない。プロゲステロンの投与を経腟的に行うべきか、また筋注すべきか、プロゲステロンの濃度が妊娠の転帰に最も良い結果をもたらすのはどのような 状態か、また黄体期において胚移植の適正なタイミングはいつかなどという問題に関していろいろな調査結果が報告されている。
プロゲステロンは子宮内膜におけるエストロゲンレセプターの低下をもたら すことが 30 年以上も前から知られており、エストロゲンレセプターの欠如が子宮内膜の受容能を高める上で必要であるとも報告されている(文献13)。
一部の不妊女性においてはエストロゲンレセプターは黄体期においても存在しダウンレギュレーション も遅延する
子宮内膜の機能検査においてオステオポンチンとインテグリンアルファ Vβ3は上昇し(文献14)、サイ クリン E が減少すると報告されている ( 文献 15)。これらの結果はエストロゲンレセプターの活性の欠如 を反映したものである。一部の不妊女性においてはエストロゲンレセプターは黄体期においても存在し ダウンレギュレーションも遅延するという結果が報告されている。
【超音波検査の意義】
子宮内膜の検査には日付診、ERA テスト、Bcl-6 や SIRT-1 の測定なども試みられている
子宮内膜をバイオプシーし組織学的な日付診を行ったりERAテストを行ったり、またBcl-6やSIRT-1の 測定なども試みられている。
子宮内膜の受容能に超音波検査の所見がどのように有用であるかという点 について考えてみる必要がある。
新鮮胚移植周期においては hCG 投与日の子宮内膜の厚さが 8mm 未満 である場合、また凍結融解胚移植においてはエストロゲン投与の最終日における子宮内膜の厚さが7mm 未満である場合には継続妊娠率は低下する(文献12)。
【黄体期においては子宮内膜の厚さの測定は妊娠の成立の有無を予測する上で有用性は認められない】
しかし、黄体期においては子宮内膜の厚さの測定は妊娠の成立の有無を予測する上で有用性は認められ な い と 報 告 さ れ て い る ( 文 献 2 3 , 文 献 2 4 ) 。
し か し 、h C G に よ る ト リ ガ ー の 日 か ら 胚 移 植 ま で の 子 宮 内 膜 の 厚さは測定されていない。そのような子宮内膜の厚さの変化が胚の移植のタイミングを決める上で有用 ではないかとも考えられている。
黄体期初期においては子宮内膜の厚さは自然周期あるいは HRT 周期 のいずれにおいても減少し、プロゲステロンによって引き起こされる分泌相への移行を反映しハイパー エコーイックな状態となるが、これは子宮内膜の密度の上昇が関わっていると推定されている。


コメント